Hip Joint — Biomechanics & Clinical Anatomy
股関節の臨床解剖と
バイオメカニクス 完全ガイド
骨形態・荷重力学・靭帯機能・神経支配・診察テスト・疾患分類まで。 殿部痛・鼠径部痛・坐骨神経痛を構造レベルで読み解くカイロプラクターのための総合リファレンス。
股関節の基本構造
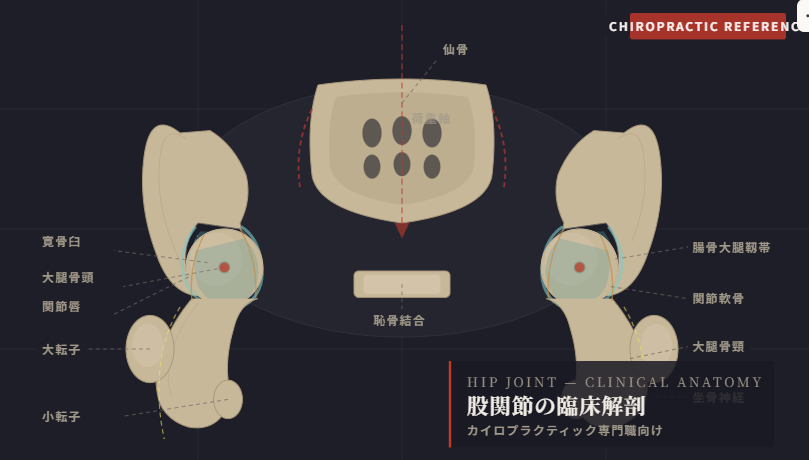
股関節は寛骨(腸骨・恥骨・坐骨が癒合した骨)と大腿骨頭から構成される多軸性の球関節であり、屈曲・伸展・内転・外転・内旋・外旋の3次元運動が可能である。肩関節と同じ球関節でありながら、寛骨臼が深く骨頭被覆率が高いため安定性は高いが運動性は低いという特性を持つ。これは体重を受け止めるという機能的要求に応えた設計といえる。
胎生期から思春期にかけて寛骨は腸骨・恥骨・坐骨が硝子軟骨で結合した状態(寛骨骨結合)にあり、成人になるとこれらが癒合して股関節の関節窩・寛骨臼を形成する。
寛骨臼・月状面・関節唇
寛骨臼の関節面はC字型をなし、この部分を月状面と呼ぶ。月状面以外の底部(寛骨臼窩)は大腿骨と非接触であり、大腿骨頭靱帯・脂肪体(Pulvinar)・滑膜・血管が存在する。寛骨臼縁には線維軟骨からなる関節唇が存在し、その働きにより関節軟骨面積が28%、臼蓋体積が30%増加する。骨頭縁を保持して関節応力を軽減するとともに、滑液を効率よく保持して円滑な関節運動を補助する。さらに豊富な神経終末(固有受容器)が存在し、関節運動のフィードバック機能にも貢献している。
関節軟骨と荷重対応
月状面と大腿骨頭の関節軟骨は前上方で最も厚く(最大3.5mm)、歩行時の圧力が集中する部位に対応した構造をとる。立脚期には300%以上の関節応力が生じるが、このとき寛骨臼切痕がわずかに広がって接触面積を増やし最大圧力を分散する干渉メカニズムが存在する。また、このとき寛骨が受ける衝撃は仙腸関節・恥骨結合へと伝達されるため、仙腸関節や恥骨結合の低可動性は股関節への関節応力を増大させる点は臨床上極めて重要である。
大腿骨の骨学的特徴
大腿骨頭の中央付近には大腿骨頭窩というくぼみがあり、大腿骨頭と骨幹部の連結部を大腿骨頸部と呼ぶ。骨頭と骨幹の移行部外側には大転子、内側には小転子があり、この領域を転子部という。
頸体角・前捻角と下肢アライメント
頸体角(Collodiaphyseal angle)
前額面において大腿骨頭が大腿骨体となす角度を頸体角という。出生時は140〜160°だが立位歩行による荷重負荷により漸減し、健常成人では約125°となる。正常範囲は125〜135°とされ、それ以下を内反股、それ以上を外反股と区分する。
パウエルの理論(荷重計算例):正常(約130°)では歩行時に体重の約3倍だが、頸体角150°では約5倍——体重60kgで300kg——にまで上昇する。
代償反応:股関節を見かけ上外転位に誘導することで骨頭の臼蓋へのはまりを深め安定性を補おうとする。
この内反により外転筋群のモーメントアーム(てこの腕)が延長し、外転筋はより少ない筋力で安定化できる。荷重効率の観点では外反股より有利。
限界:頸体角が約90°に近づくと大腿骨頸部に垂直方向の剪断力が集中し、大腿骨頭すべり症(SCFE)の力学的素因となる。
前捻角(Anteversion angle)
水平面において大腿骨頸は前方へ傾斜しており、骨頭は大腿骨内外側顆後縁を結ぶ線に対して前方へ捻れている。これが前捻角である。出生時は30°以上あるが成長とともに減少し、成人では約15〜20°が正常とされる。CTを用いた研究では男性約20.3°、女性約25.5°と女性の方が大きい値を示す。
• 内股歩行(toe-in)・W座りになりやすい
• 股関節内旋可動域の増大、外旋は逆に制限
• 膝の内側偏位(knee-in)→膝・足部への負担増
• 先天性股関節脱臼・軟骨摩耗を助長し二次性変形性股関節症へ進行するリスク
• 脳性麻痺では25〜45°の過前捻を示すケースが多い
これは骨形態が強制する受動的な肢位であるため、「修正」しようとするアプローチが逆効果になる場合がある。
坐骨大腿インピンジメント(IFI)の素因でもある。
下肢荷重線(ミクリッツ線)との関連
大腿骨頭中心から足関節中心を結ぶミクリッツ線(下肢荷重線)が膝関節中央を通過するのが正常である。外反股では荷重線が膝外側に変位して外反膝(X脚)を呈し、過前捻が加わるとknee-inがさらに助長される。内反股では荷重線が内側に変位し、後捻が加わるとガニ股傾向が増大する。
寛骨臼の被覆度と評価指標
寛骨臼による大腿骨頭の被覆度は出生時に最も低く(65〜70%)、就学時には約90%に達する。寛骨臼には大腿骨頭の約2/3が収まる。被覆度には性差があり、女性は男性より低い。臼蓋形成不全が生じると被覆度が低下し単位面積あたりの関節応力が増大し、変形性股関節症の発症・進行と密接に関連する。
| 指標 | 概要 | 正常値 | 異常所見 |
|---|---|---|---|
| CE角 (center-edge angle) |
骨頭中心を通る垂線と骨頭中心〜臼蓋外側縁を結ぶ線のなす角。臼蓋発達および骨頭変位の尺度。 | 成人 25°以上 (約30〜32°) |
CE角15°で正常接触面積を約35%減少。脱臼・変形性変化のリスク増大。 |
| Sharp角 (acetabular angle) |
涙痕下端接線と涙痕下端〜臼蓋外側縁を結ぶ線のなす角。臼蓋形成不全の程度を示す。 | 男性 35〜38° 女性 38〜45° |
男性45°以上、女性48°以上で臼蓋形成不全と判定。 |
| AHI (Acetabular Head Index) |
大腿骨頭の何%を寛骨臼が覆っているかを示す比率。 | 男性 82〜88% 女性 80〜89% |
低下するほど変形性股関節症・脱臼リスク増大。 |
| 寛骨臼前傾角 | 骨盤に対する寛骨臼の傾斜角。CTで測定。過度な前傾では最大外旋時に前方脱臼しやすく前方関節唇損傷と関連。 | 正常 約20° | 過大→前方脱臼リスク、前方関節唇損傷と関連。 |
関節包・靭帯・関節内構造
関節包の構造的特徴
股関節の関節包は前部に厚く、後部は薄く緩いという非対称な構造を持つ。真層の一部は大腿骨頸を環状に取り巻く輪帯(zona orbicularis)を形成し、過度な牽引に抵抗するロッキングリングとして機能する。また関節包と靱帯の構造により、負の関節内圧による関節安定化のメカニズムも存在する(肩関節と同様)。
機械受容器は関節包上外側(腸骨大腿靱帯付近)に最も密に分布し、後下部には最も少ない。この非対称分布がマニピュレーションの神経生理学的効果を生む根拠となる。
関節包パターン(Capsular pattern)は内旋 > 屈曲 > 外転の順で可動域が制限される。このパターンが確認されれば変形性股関節症や関節包炎を疑う根拠となる。
3大靭帯と機能的特性
| 靭帯名 | 抵抗する運動 | 特記事項 |
|---|---|---|
| 腸骨大腿靱帯 (ビゲロウのY靭帯) |
外旋・伸展 | 逆Y字形。股関節周囲靱帯中最も強く、線維断を起こすには平均約330Nが必要。直立保持時に腸腰筋とともに体幹を支持。松葉杖使用時にその張力を利用。機械受容器密度が最高。 |
| 恥骨大腿靱帯 | 外転・伸展・外旋 | 腸骨大腿靱帯内側線維と癒合。坐骨大腿靱帯下部とも癒合する。 |
| 坐骨大腿靱帯 | 内旋・屈曲+内転 | 大転子付近に螺旋状に走行。股関節中立位で緊張。屈曲位での内転・外転にも関与。 |
| 大腿骨頭靱帯(円靱帯) | 内転時のみ緊張 | 長さ約3cm。内部を閉鎖動脈・内側・外側大腿回旋動脈が走行し大腿骨頭へ血液供給。骨頭壊死と直結する重要構造。 |
クローズドパックポジション vs ルーズパックポジション
大腿骨頭の血管支配
大腿骨頭の血液供給は関節包内にあるため側副血行が乏しく壊死リスクが高い。骨頭の血流に最も深く関与するのは内側大腿回旋動脈であり、そこから分岐する上被膜化動脈(SRA)と下被膜化動脈(IRA)が主要な栄養血管となる。
| 血管名 | 栄養領域 | 臨床的重要性 |
|---|---|---|
| 上被膜化動脈(SRA) 内側大腿回旋動脈→後計動脈より分岐 |
荷重部を含む骨頭外側上方の約2/3の広範な領域 | 最重要血管。SRAが途絶えると骨頭荷重部を中心とした壊死・変形が生じる。関節包を貫く部位は外傷で損傷されやすい解剖学的弱点。Perthes病・大腿骨頸部骨折後の壊死の主因。 |
| 下被膜化動脈(IRA) | 骨頭内側1/3の領域(荷重部への関与は少ない) | SRA途絶時にIRAとLTAだけでは代償不十分。 |
| 大腿骨頭靱帯動脈(LTA) 閉鎖動脈より分岐 |
靱帯付着部の小範囲のみ | 栄養血管としての役割は極めて小さい。代償血管としては不十分。 |
股関節にかかる荷重力学
股関節にかかる力(大腿骨頭への合力)は動作によって著しく変化する。患者への運動指導・リハビリ設計の根拠として以下の数値を把握しておくことが重要である。
体重60kgで
片側約20kg
約180kg
(正常頸体角)
歩行時
約300kg
120〜240kg
(正常)
240〜300kg
パウエルズの理論(1935年)
片脚立位では股関節回転中心を支点として、股関節外転筋力(M)と体重(W:支持脚側を除いた体重)が釣り合っている状態にある。骨頭から外転筋付着部までの距離をa、骨頭から重心線までの距離をbとすると:
臼蓋形成不全(aが短縮してa=0.5のとき) M=200kg → 骨頭合力=250kg
骨頭内方化によりaを延長することで骨頭合力を軽減できる→骨切り術の力学的根拠
股関節に作用する筋と神経支配
| 筋名 | 股関節への作用 | 支配神経 |
|---|---|---|
| 大殿筋 | 伸展 | 下殿神経(L5〜S2) |
| 中殿筋・小殿筋 | 外転・内旋(前部繊維)/外旋(後部繊維) | 上殿神経(L4〜S1) |
| 大腿筋膜張筋 | 外転・内旋・屈曲 | 上殿神経 |
| 腸腰筋(腸骨筋・大腰筋) | 屈曲(主動筋)。骨盤前傾のフォースカップル形成 | 大腿神経(L2〜L4) |
| 恥骨筋 | 内転・屈曲 | 大腿神経(まれに閉鎖神経) |
| 縫工筋 | 屈曲・外転・外旋 | 大腿神経 |
| 薄筋・長内転筋・短内転筋 | 内転(屈曲40〜70°では矢状面トルク喪失) | 閉鎖神経(L2〜L4) |
| 大内転筋 | 内転・内旋。屈曲70°超で伸展に作用 | 閉鎖神経+坐骨神経(後頭) |
| 梨状筋・上双子筋・下双子筋 | 外旋(関節後方安定にも貢献) | 仙骨神経叢の筋枝(S1〜S2) |
| 大腿方形筋 | 外旋・内転 | 大腿方形筋神経(L4〜S1) |
| 内閉鎖筋・外閉鎖筋 | 外旋 | 内閉鎖筋神経 / 閉鎖神経 |
| ハムストリング(大腿二頭筋長頭・半腱様筋・半膜様筋) | 股関節伸展(二関節筋)。骨盤後傾フォースカップル形成 | 坐骨神経(脛骨神経部・総腓骨神経部) |
主要神経の走行と支配域
筋の力線と骨盤運動の連鎖
股関節周囲筋は骨盤を介して腰椎と連動する。臨床でよく遭遇する代償パターンを以下に整理する。
| 骨盤の状態 | 腰椎 | 股関節 | 膝・足部 | 典型的な姿勢 |
|---|---|---|---|---|
| 骨盤前傾 (腸腰筋・大腿直筋短縮など) |
前弯増大 | 伸展・内旋・内転 | 膝伸展/外反膝・足部回外 | 内股・X脚 |
| 骨盤後傾 (ハムストリング・大殿筋短縮など) |
後弯 | 屈曲・外転・外旋 | 膝屈曲/内反膝・足部回内 | ガニ股・O脚 |
体表ランドマークと診察前提知識
Jacoby線:左右の腸骨稜頂点を結ぶ線。L4棘突起に相当。
坐骨結節:股関節屈曲時に触知しやすい。
恥骨結合:下腹部前面の正中部。
Roser-Nélaton線:上前腸骨棘と坐骨結節を結ぶ線。正常では股関節45°屈曲時に大転子上縁がこの線上に位置。変形性股関節症ではずれが生じる。
Scarpa三角:鼠径靭帯・縫工筋内側縁・長内転筋外側縁で囲まれた三角形。中央に大腿骨頭が位置し触知可能。股関節疾患では圧痛が有用な所見。
診察テスト・身体所見
原因:股関節脱臼・上殿神経障害・中殿筋萎縮・大腿骨短縮・骨頭外方変位など。
注意:MMT正常例でも内転制限・関節拘縮・骨格形態異常からも生じる。
熊谷の研究:Duchenne徴候では筋力低下よりも内転制限の要因が大きいとされる。
見逃しやすい機能障害症候群
- 深殿部における坐骨神経の絞扼・伸張・炎症
- 梨状筋(梨状筋症候群)
- 双子筋-内閉鎖筋複合体症候群
- 殿筋・ハムストリング・血管・腫瘍
- SLR時に坐骨神経は28mm変位する
- 殿部〜大腿後面〜下腿の放散痛
- 長時間座位(屈曲・内転・内旋)で増悪
- 痛み・しびれ・灼熱感・感覚鈍麻・筋痙攣
- 腰椎椎間板病変との鑑別が最重要
- 坐骨外側と小転子内側の間隙で狭窄
- 大腿方形筋・外閉鎖筋・ハムストリングが圧迫
- 坐骨神経も絞扼される場合あり
- 大腿骨頸部の過前捻(後捻)が素因
- 股関節後部〜坐骨にかけての深部痛
- 伸展+内転で増悪、伸展+外転で軽減
- 捻髪音・腰痛・同側下肢後面痛
- 外傷・手術歴がなくても発症しうる稀な病態
- 内閉鎖筋腱と梨状筋腱が癒合(約43%)
- 閉鎖神経・坐骨神経が表面を走行
- 骨盤底筋の一部を構成
- 陰部神経管(アルコック管)と近接
- 排尿障害・下腹部痛
- 鼡径部痛・陰部痛(陰部神経管症候群)
- 坐骨神経痛様症状
- 内閉鎖筋拘縮による坐骨神経の運動阻害
- 股関節運動に伴う「パチッ」という弾発現象
- 骨の隆起部と筋腱との間の滑動障害
- 大転子と腸脛靭帯(外側型が最多)
- 大転子と大殿筋前縁との間(後型)
- 疼痛を伴う例にのみ保存療法を基本とする
- 腸腰筋拘縮・大腿直筋筋力低下の確認
- 大腿筋膜張筋・腸脛靭帯へのアプローチ
- 股関節・膝関節の運動障害の精査
股関節の主な疾患分類
股関節疾患は小児から高齢者まで幅広い年齢に生じる。いずれの疾患においても、股関節の変形が残存すると将来的に変形性股関節症に進展する可能性がある。
小児・思春期の股関節疾患
男児に好発。大腿骨近位骨端の阻血性壊死。跛行・股関節外転制限・内旋制限が特徴。壊死のみの段階では無症状。MRIで早期診断。
男子・肥満に好発(男女比3:1)。骨頭が後方へ転位。Drehmann徴候・Trethowan徴候陽性。頸体角が約90°に近い場合の剪断力増大が素因の一つ。
寛骨臼形成不全を伴う亜脱臼。Shenton線の乱れ・Roser-Nélaton線のずれが手がかり。変形性股関節症への進行を防ぐため早期対応が重要。
成人・変性疾患
関節軟骨の変性・消失。関節包パターン(内旋>屈曲>外転)が特徴。二次性(DDH・大腿骨頭壊死由来)が多い。Trendelenburg・Duchenne歩行が観察される。
男女比5:4。アルコール多飲・ステロイド投与・喫煙が危険因子。両側発生約50%(ステロイド性は約70%)。壊死のみでは無症状→圧潰で急性疼痛が発症。
正常〜軽度の臼蓋形成不全の股関節で1年以内に急速に関節破壊が進行する。原因不明。片側例が多く、治療は人工股関節全置換術が中心。
骨頭・臼蓋の形態異常による繰り返しの衝突。関節唇損傷・変形性変化の原因。男性(被覆度大)に生じやすい。
数ヵ月の保存療法のみで改善する一過性疾患。MRI T1強調像で骨頭内骨髄浮腫像。X線では異常がみられない早期にMRI診断が有用。
高齢者の転倒で好発。内側大腿回旋動脈(SRA)損傷による大腿骨頭壊死リスクに注意。骨頭合力の部位と骨折線の関係が予後を左右する。
カイロプラクティックアプローチの視点
評価の優先順位
股関節周囲の疼痛に対しては、まず赤旗徴候(骨折・腫瘍・感染・壊死)の除外を優先する。次に「①脊椎・仙腸関節由来」「②股関節内病変(関節包・軟骨・滑液)」「③股関節外軟部組織(筋・腱・滑液包)」「④神経絞扼(深殿部・外側大腿皮神経など)」の順に鑑別を進める。Thomas・Patrickテスト・Trendelenburg徴候を組み合わせた系統的評価が基本となる。
マニピュレーションの神経生理学的根拠
股関節マニピュレーションの即時的効果は、関節包上外側(腸骨大腿靱帯付近)に密集する機械受容器への刺激を介した神経生理学的反応として理解される。関節包パターン(内旋>屈曲>外転)が確認されたケースでは、関節包の伸張を目的としたモビリゼーション・マニピュレーションが適応候補となる。
荷重力学を踏まえた運動療法の段階設定
股関節への荷重は両脚立位では体重の1/3程度だが、片脚立位では約3倍、歩行中は2〜4倍に達する。疼痛急性期は閉鎖連鎖運動から始め段階的に荷重を増加させる設計が合理的である。特に臼蓋形成不全例ではパウエルの理論に基づき外転筋強化によるモーメントアームの改善が治療の中心となる。
仙腸関節・恥骨結合との関連
立脚期の衝撃は仙腸関節・恥骨結合へと伝達される。これらの低可動性は股関節への関節応力を増大させるため、股関節疾患の評価では仙腸関節・恥骨結合の可動性確認を欠かさないこと。また腰椎骨盤リズムにより股関節可動域の約40°分は骨盤・腰椎の代償によるものであり、「股関節の可動域」だけで評価することの限界も常に意識する必要がある。
まとめ
股関節は単純な球関節ではなく、骨形態の個体差(頸体角・前捻角・臼蓋被覆度)・靭帯・関節包の張力・5層にわたる筋群・腰仙骨神経叢からの多岐にわたる神経支配が複合する高度なシステムである。パウエルの理論が示すように、骨頭に作用する力は筋・骨形態・アライメントの三要素によって大きく規定される。
臨床家に求められるのは、解剖学的精度・荷重力学の理解・神経学的知識・疾患分類の習熟を統合し、患者の症状パターンを構造レベルで説明できる能力である。深殿部症候群・坐骨大腿インピンジメント・内閉鎖筋症候群のような「見逃されやすい診断」への感度を高め、症状への反応的アプローチから形態に基づく予測的アプローチへと臨床の精度を上げていくことが、一流のカイロプラクターとしての差別化につながる。